この記事は8分で読めます
保健師とは、看護師が患者さん(けがや病気をした方)をケアするのに対し、健康な方がけがや病気をしないように、予防する活動を行う、医療資格者です。
保健師は主に2つのアプローチ方法を使い、業務を行っています。
では保健師の業務を具体的にご存知でしょうか?
今回は、保健師の具体的な業務を解説します。
目次
保健師活動の基本的な方向性
まず、地域で働く保健師については「地域における保健師の保健活動について」(保健師活動指針)が出されています。
その中で、保健師の基本的な方向性として以下の10項目が示されています。
1. 地域診断に基づくPDCAサイクルの実施
2. 個別課題から地域課題への視点及び活動の展開
3. 予防的介入の重視
4. 地区活動に立脚した活動の強化
5. 地区担当制の推進
6. 地域特性に応じた健康なまちづくりの推進
7. 部署横断的な保健師活動の連携及び協働
8. 地域のケアシステムの構築
9. 各種保健医療福祉計画の策定及び実施
10. 人材育成
出所:地域における保健師の保健活動について
保健師活動指針には、保健師が行っていることがぎゅぎゅっと凝縮されていますが、以下では、すべての業務に通じる「1. 地域診断に基づくPDCAサイクルの実施」についてお話していきます。
地域診断に基づくPDCAサイクルの実施
地域の保健師は、高齢者、母子、児童、感染症、精神障害…など様々な切り口から活動を行っていますが、そのすべては地域診断に基づくPDCAサイクルに沿って実施しています。
地域診断とは~観察・データから地域の問題や特徴を把握~
まず、「地域診断」(「地域アセスメント」ともいいます)についてご説明します。
前述のとおり、保健師は「予防」に関わる仕事をしていますが、決まりきった仕事をしているわけでも、やみくもに仕事をしているわけでもありません。
地域での観察や保健衛生統計などのデータを通して、地域の問題、特徴を把握することを地域診断といいます。
統計的なデータだけでなく実際に保健師が見た、聞いた、感じたことも重要となってきます。
高齢者、その中なかでも認知症と認定されている方が多く、高齢者も認知症を心配しながら生活しているという地域もあれば、働きながら子育てしている世帯が多く、子育て負担が大きく相談できる人もいない女性が多い地域もある…など、地域によって問題や特徴はさまざまです。
地域診断により地域の問題や特徴を明らかにすることで、それに対する効果的な活動ができるのです。
PDCAサイクルとは~継続的に業務改善~
PDCAサイクルについては、ご存知の方も多いかもしれません。
PDCAは、Plan-Do-Check-Actionの略で、以下のサイクルを指します。
Do それに基づき実施し
Check 実施した結果、どうであったか?を評価し
Action 改善すべき点・課題をみつけ
再計画をする(Planへ戻る)
PDCAサイクルを繰り返すことにより、同じ業務の繰り返しではなく、継続的に業務を改善することができ、より効果的な取り組みにつながっていきます。
このように、保健師活動は、常に地域診断とPDCAサイクルに基づいて活動しているのです。
地域診断のながれ
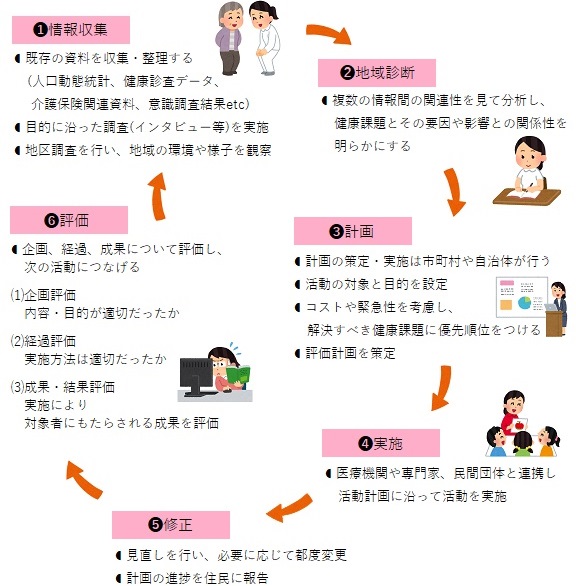
参考:医療情報科学研究所編『公衆衛生がみえる』(メディックメディア)
R-PDCAサイクル
上記のように、保健師活動指針ではPDCAサイクルについて触れられていますが、近年ではR-PDCAサイクル という考え方があります。
Rは、Reserchの略で、まずは調査や情報収集があってから、PDCAがはじまるという考え方です。
上記の図でいうと、「1. 情報取集」と「2. 地域診断」がReserch部分としてサイクルに加わっていることで、R-PDCAサイクルに基づいていると言えるでしょう。
保健師活動指針活用ガイド
日本看護協会では「保健師活動指針」に解説を加えた「保健師活動指針活用ガイド」を発行しています。
地域診断に基づくPDCAサイクルの事例も多く、とてもわかりやすいので、興味のある方はぜひご覧ください。
保健師の関わりには、2つの視点がある!
さて、地域で働く保健師の業務では「地域診断とPDCAサイクル(またはR-PDCAサイクル)」がとても重要だとわかりましたね。
もう1つ忘れてはいけない考え方があります。
それは、「ポピュレーションアプローチ」と「ハイリスクアプローチ」です。
保健師は働く場所により、対象が異なります。
しかし、どの領域においても、その対象は大人数であることがほとんどです。
ある地域に住む住民すべて、ある企業で働く社員すべて、ある医療機関で医療を受けた人すべて、ある学校に通っている人すべて…。
すべての人一人ひとりに目を向けることは、不可能ですよね。
そこで、ハイリスクアプローチとポピュレーションアプローチの考え方が出てきます。
ハイリスクアプローチとポピュレーションアプローチは、ある大人数の集団に対しての関わり方です。
ポピュレーションアプローチ:それぞれ個人のリスクとは関係なく、集団全体に対して対策する方法
リスク別の分布図で考えてみると、ハイリスクアプローチは、ハイリスクの人の人数を減らすような働きかけで、ポピュレーションアプローチは分布全体を低リスクに少しずつシフトさせるような働きかけとなります。
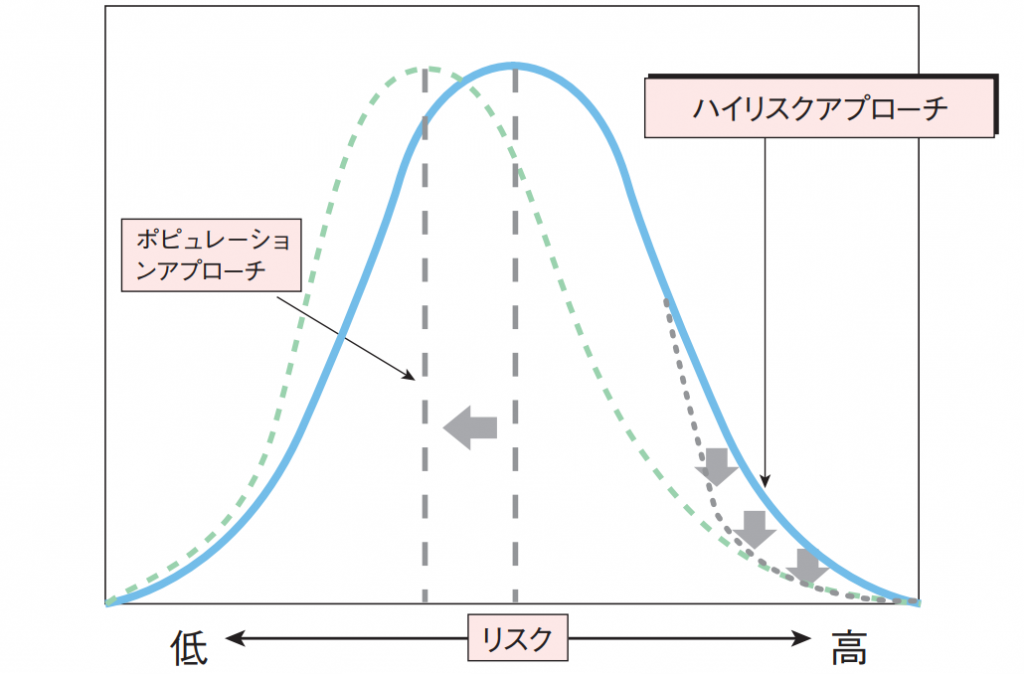
出所:社団法人日本看護協会『やってみよう‼ポピュレーションアプローチ』
ハイリスクアプローチとポピュレーションアプローチのメリット・デメリット
ハイリスクアプローチとポピュレーションアプローチ、どちらが良くてどちらが悪いというものではありません。
それぞれ得手不得手がある、と考えていただけたらと思います。
以下にそれぞれのメリットとデメリットをまとめてみました。

具体的な例で考えてみましょう。
ある地域で、高血圧の人をリストアップし、その方々の血圧を下げることで、脳卒中の人を減らすというアプローチはハイリスクアプローチになります。
高血圧の人であれば、自分でも「脳卒中のリスクが高い」と分かると「少しは生活習慣を見直さないとな…」という気持ちになりやすいですよね。
保健師としても「この人達、放っておくと大変なことになる…!」と、より緊急性を感じやすいかと思います。
ただ、この場合はあくまで高血圧の人達のみへのアプローチとなるため、それ以外の人達は何も恩恵を受けられない状況となります。
また、まずは地域の人に血圧を測ってもらわないことには、高血圧の人をリストアップすることさえできません。
対して、その地域の人全体に向けて血圧を下げる、または高血圧を予防するというアプローチは、ポピュレーションアプローチとなります。
例えば、地域住民全体へ減塩しましょうと働きかけることなどです。
この場合は、高血圧ではない人にもアプローチされますが、高血圧でない人はなかなか「血圧が上がらないように気をつけよう」という意識になりにくい現状もあります。
2つのアプローチで集団全体の健康を守る
このように、どちらのアプローチにも特徴があります。
そのため、ハイリスクアプローチとポピュレーションアプローチ、どちらの視点からもアプローチすることで、集団全体の健康を守るという考え方になります。
保健師が活躍する3つの分野
ではこういった考えを基にして、実際に市区町村(保健センターや役所)で働いている保健師が、どのような業務をしているのでしょうか。
母子保健、高齢者保健、成人保健
市区町村で働く保健師の仕事には、大きく分けて3つの分野があります。
それは、母子保健と高齢者保健、成人保健です。
このうち母子保健分野について、具体的な保健師業務をお伝えします。
母子保健分野
母子保健とは、お母さんと子どもの健康の保持・増進をはかる分野のことです。
保健師にはさまざまな活動領域がありますが、母子保健は対象が「お母さんと子ども」です。
また、母子保健は、母子保健法に定めが置かれており、施策は市町村が主体となって行うこととされています。
母子保健法で市町村が行うべきとされていることには以下のものがあります。
◎新生児の訪問指導
◎健康診査(幼児)
◎健康診査(妊産婦、乳幼児)
◎母子健康手帳の交付
◎妊産婦の訪問指導
◎低出生体重児の届出
◎未熟児の訪問指導
◎未熟児養育医療
◎母子保健センター
また、母子保健法以外にも時代の変化に対応するため、国から「こんな事業をやりなさい」などとお達しがあることもあります。
「市区町村が行うべきこと」は決まっていますが、その市区町村の中で誰が行うかという役割分担は決まっておらず、市区町村により異なります。
以下では、多くの市町村で保健師が役割を担うことが多い役割について、ご説明していきたいと思います。
保健師の業務
◎知識の普及
母親学級や、両親学級を実施し、これから出産を迎えるお母さん・お父さんに子育ての様子を知ってもらいます。
また、出産後も、健康診査の実施時などに、それぞれの月齢に応じて子育てや健康に関するアドバイスを行います。
◎母子健康手帳の交付
母子手帳を交付する際に、保健師面談を行う自治体が多いようです。
妊婦の年齢や既往歴などから、不安の強い妊婦やリスクのある妊婦を母子手帳交付時に把握することで、出産前から訪問するなど早めの支援につなげることができます。
◎妊産婦・新生児・未熟児の訪問指導
母子保健法では、妊産婦健診で気になる結果であった妊産婦さん、保健指導の結果育児上必要がある新生児、養育上必要がある未熟児に対して訪問指導を行うこととなっています。
また、母子保健法とは別に、乳児家庭全戸訪問事業(こんにちは赤ちゃん事業)というものがあります。
これは市町村が生後4か月までの乳児のいるすべての過程を訪問する事業です。
赤ちゃんが生まれると、まずは4か月になるまでに一度訪問し、お母さんと赤ちゃんの健康状態を確認した上で、発育・授乳・病気の予防など子育てや健康に関する情報をお伝えしたり、家庭での虐待のリスクを確認したりします。お母さんの育児状況や赤ちゃんの健康状態などによっては訪問を継続して行います。(市町村によっては、保健師ではなく助産師が訪問する場合もあり、役割分担はさまざまです)
◎乳幼児、妊産婦の健康診査
妊産婦健診は産科で、乳幼児健診は小児科や保健センターで実施します。
産科や小児科で受診した場合は、必要に応じて市町村に情報提供をしていただき、支援を行います。
健康診査を受けていない場合には、母子の健康状態を把握することができないだけでなく、ネグレクトなどの虐待の可能性もあるため、まずは電話や訪問などで話を聞き、直接身体の状態や発育を確認するなどしています。
乳幼児健診では、相談できる場としてだけでなく、ママ友の交流の場としての役割もあります。
母子保健のポイントは子どもが健康に育つことであり、そのためにはお母さんを中心として家族が機能しているかが大切になっていきます。
まずは、「保健師がそばにいるんだ」と身近な存在として感じてもらうことや、相談しやすい環境や機会をつくることでサポートしていきます。
そして、その関わり全体をとおして、育児に悩んでいないか、虐待のリスクがないかを早めに把握していくことも重要となってきます。
ポピュレーションアプローチを行う中でも、ハイリスクアプローチの視点を忘れずに両方の視点から支援していくこととなります。
















